Essentsiaalne hüpertensioon ehk arteriaalne hüpertensioon on inimese kardiovaskulaarsüsteemi krooniline haigus, millega kaasneb vererõhu süstemaatiline tõus süsteemses või kopsuvereringes.
Patoloogia arengu mehhanism
Püsiva hüpertensiooni väljakujunemise peamiseks põhjuseks on südame minutimahu suurenemine ja veresoonkonna reaktsioon sellele. Stressitegur kutsub esile aju arteriaalse toonuse reguleerimise tasakaalustamatuse. Selle tulemusena on perifeersete kapillaaride, sealhulgas neerude, spasm. Selle tulemusena suureneb reniin-angiotensiin-aldosterooni süsteemi neurotransmitterite süntees, moodustub veresoonte düskineesia ja vereringe.
Aldosteroon, mis vastutab vee-soola ainevahetuse eest, säilitab vett, mis maksimeerib vereringes ringleva bioloogilise vedeliku mahtu, tõstes seeläbi vererõhku. Kõrge rõhk suurendab vere viskoossust, see liigub aeglasemalt mööda veresoonte sängi ning kuded ja elundid ei saa õigel ajal kätte vajalikke toitaineid ja hapnikku.
Ainevahetusprotsesside rikkumine on põhjuseks, mis põhjustab hüpertensiooni korral veresoonte seinte paksenemist, ahendab nende valendikku, määrab pidevalt kõrge perifeerse koguresistentsuse taseme ja muudab hüpertensiooni pöördumatuks.
Aja jooksul kapillaaride läbilaskvus suureneb, arterite seinad immutatakse plasmaga ja areneb arterioskleroos. Selliste muutuste taustal algab müokardi, aju, neerude skleroos, hüpertensioon, entsefalopaatia ja nefroskleroos.
Klassifikatsioon
Arteriaalse hüpertensiooni üksikasjaliku määratluse andmiseks kasutatakse selle patoloogilise seisundi hindamiseks mitut võimalust. Määrake hüpertensiooni astmed, tüübid, etapid, tüübid, põhjused. Lisaks on see klassifitseeritud vastavalt ICD-le 10. Diagnoosimiseks on vaja kaaluda kõiki võimalusi.
Vastavalt ICD-10
Arteriaalsel hüpertensioonil on rahvusvahelises haiguste klassifikaatoris oma kood. Patoloogia sisaldub jaotises "Haigused, mida iseloomustab kõrgenenud vererõhk" koodiga I10-I15. Eraldage:
- I10 Primaarne hüpertensioon - kõige levinum pahaloomulise või healoomulise kulgemisega variant, esineb ebaselgetel põhjustel, kuid alati iseseisva sümptomina, ilma siseorganite kaasamiseta patoloogilisesse protsessi;
- Müokardi kahjustust põhjustav I11 AH: I11. 0 - südame(kongestiivse) puudulikkusega, I11. 9 - ilma selleta;
- I12 Hüpertensioon neerukahjustusega: I12. 0 - neerupuudulikkusega, I12. 9 - ilma selleta;
- I13 - hüpertensioon koos neeru- ja südamekahjustusega: I13. 0 - peamiselt südamepuudulikkusega, I13. 1 - peamiselt neerupuudulikkusega, I13. 2 - kardio-neerupuudulikkusega, I13. 9 - täpsustamata;
- I15 Sekundaarne (sümptomaatiline) hüpertensioon - sihtorgani kahjustuse sümptom: I15. 0 - renovaskulaarne kõrge vererõhk, I15. 1 - teiste neeruhaiguste sümptom, I15. 2 - endokriinsete häirete sümptom, I15. 8 - sümptom teiste siseorganite kahjustused; I15. 9 - täpsustamata.
Sümptomaatiline arteriaalne hüpertensioon on vererõhku tasakaalustavate organite talitlushäiretest tingitud rõhu tõus, see moodustab alla 5% kõigist hüpertensiivsetest seisunditest.
Etioloogia järgi
Kui primaarne ja sekundaarne arteriaalne hüpertensioon klassifitseeritakse etioloogilise tunnuse järgi, eraldage:
- neerud;
- endokriinsed;
- põletikuline (aortiit);
- hüpertensioon rasedatel naistel;
- neuroloogiline;
- meditsiiniline;
- operatsioonijärgne;
- hemodünaamiline (südame või veresoonte patoloogia).
Üle 90% moodustab esmane.
Tüübi järgi
Võttes arvesse vererõhu taset, jaguneb patoloogia järgmisteks tüüpideks:
- piir - vererõhu indikaatorid jõuavad tasemele 140/90 koos järgneva väärtuste vähenemisega;
- süstoolne isoleeritud - ülemine tase on üle 140 ühiku, alumine on kuni 90.
Vererõhk näitab kas mõlema näitaja mõõdukat tõusu või stabiilse madalama väärtusega ülemise väärtuse tõsist tõusu.
Kraadi järgi
See gradatsioon on arstide jaoks kõige olulisem, kuna see iseloomustab vererõhu taset ja stabiilsust. Sõltuvalt arteriaalse hüpertensiooni astmest võib olla:
- optimaalne - näitab erinevaid vererõhu arvusid lubatud vanusenormi piires;
- normaalne - vererõhu tase vahemikus 120/85 kuni 140/90;
- piirjoon - konstantsete näitajatega tasemel 140/90;
- GB 1 kraad (või AH 1 kraad) - rõhu tase 140/90 kuni 160/100;
- GB 2 kraadi (AH 2) - vererõhu tase 160/100 kuni 180/110;
- GB 3 kraadi (AH 3) - vererõhu tase on üle 180/110.
Diastoolse rõhu taseme järgi eristatakse järgmisi võimalusi:
- kerge (kerge) GB - DBP (diastoolne vererõhk) indikaatorid ei ületa 90 ühikut, ei vaja ravimi korrigeerimist;
- mõõdukas, mis hõlmab 1. ja 2. etappi DBP-ga 100 kuni 115;
- raske või pahaloomuline GB (3. aste) - rõhu tase üle 115.
Kui rääkida GB kraadist, siis see tähendab ainult rõhunäitajate taset, üldist seisukorda ei võeta arvesse.
Etappide kaupa
GB klassifitseeritakse sõltuvalt sihtorganite kahjustusest, patsiendi üldisest heaolust. Seal on 3 etappi:
- Esimest või mõõdukat iseloomustab vererõhunäitajate ebastabiilsus päevasel ajal: 140/90 kuni 180/105, kuid tavaliselt normaliseerub rõhk iseenesest, kui patsient lõpetab hüpertensiooni põhjustanud põhjused, kriisid on harvad, need on kerged. , siseorganite kahjustused ei ole fikseeritud, peavalu esineb harva. valu, nõrkustunne, töövõime langus.
- GB teine ehk keskmine staadium tekib siis, kui näidud ulatuvad 200/120 ühikuni, hüpertensiooni tüüpilisteks sümptomiteks on kriisid, pulsatsioon peas, valu rinnus, migreen, krooniline väsimus, kapillaaride ahenemise laboratoorne avastamine, müokardi isheemia, neerud, kesknärvisüsteem süsteem, võimalikud ajuinsuldid, mööduv ajuisheemia.
- Väga raske hüpertensiooni kolmandat ehk staadiumi iseloomustavad vererõhk üle 205/125 ja üle selle, pidevalt hüpertensiivsed kriisid, millel on raske kulg, LVH sündroom (vasaku vatsakese puudulikkus), entsefalopaatia, aju tromboos, petehhiaalsed verejooksud, nägemisnärvi turse, aordi turse. aneurüsm, neerukahjustus.
Kolmanda etapi mõningane leevendus ilmneb pärast südameinfarkti või insulti. Kuid selle seisundiga kaasneb olukord, kus ainult süstoolne või pulsirõhk väheneb, samal ajal kui diastoolne rõhk jääb alati püsivalt kõrgeks.
Tüübi järgi
Järgmised tüübid vastavad patoloogia kulgemisele:
- mööduv - episoodiline rõhu tõus, mitmest tunnist päevani, normaliseerub iseseisvalt;
- labiilne - tüüpiline patoloogia debüüdile, vererõhu hüpped on ebaolulised, ei vaja täiendavat sekkumist;
- stabiilne hüpertensioon - rõhu taseme püsiv tõus ravimi korrigeerimisega;
- kriis - vererõhu hüpped tekivad spontaanselt, perioodiliselt, vajalik on ravimteraapia;
- pahaloomuline - rõhunäitajad on maksimaalsed, palju tüsistusi kuni surmani.
Patoloogia raskusaste vastab sümptomite suurenevale intensiivsusele.
Riskitegurid
Arteriaalse hüpertensiooni tekkes mängib peamist rolli aju keskuste häired. Nad kontrollivad kõigi siseorganite tööd. GB debüüdi riskiteguriteks peetakse liiga aktiivset intellektuaalset tegevust, öötööd, vibratsiooni, müra.
Lisaks provotseerib soola aktiivne kasutamine haigust, mis hoiab kehas vett vasospasmi, päriliku eelsoodumuse, hüpertensiooni ja endokriinsete patoloogiate kombinatsiooni, neerupuudulikkuse, rasvumise, fokaalsete (perifokaalsete) infektsioonide tõttu ägedas staadiumis.
Te ei saa alla võtta vanusetegurit, soolist värvi: igas vanuses meestel diagnoositakse GB pooltel juhtudel. Ainult menopausis naistel areneb patoloogia sagedamini. Optimaalsed tingimused haiguse arenguks on alkoholism, suitsetamine, ravimid, energia, tasakaalustamata toitumine, lisakilod, istuv eluviis, ebasoodne ökoloogiline olukord.
Kliiniku omadused, hüpertensiooni oht
Arteriaalse hüpertensiooni tunnuseks on varjatud kulg. Sageli peetakse hüpertensiooni sümptomeid ekslikult lihtsaks ületöötamiseks ja sel ajal on sisemiste sihtorganite kahjustus ja tõsiste tüsistuste teke. Nende arengurisk on seda suurem, mida noorem on patsient. See on haiguse potentsiaalne oht.
GB-d on peaaegu võimatu ravida, kuid selle alguse ennetamine või progresseerumise peatamine on kardioloogide võimuses. Mida varem haigus avastatakse, seda suuremad on võimalused patsiendi tõhusaks taastumiseks. Diagnoos on otseselt seotud vererõhu regulaarse jälgimisega.
| Patsiendi vanus | BP norm |
|---|---|
| 16-20 aastat vana | 70 kuni 120/80 |
| 20-40 aastat vana | Alates 120/70 kuni 130/80 |
| 40-60 | Mitte kõrgem kui 135/85 |
| Üle 60 | Mitte kõrgem kui 140/90 |
Kliinilised sümptomid algstaadiumis on peaaegu nähtamatud, mõnikord on hüpertensiooniga patsiendid mures:
- peavalu;
- motiveerimata ärevus;
- higistamine;
- külmavärinad;
- karmiinpunased põsed;
- madal jõudlus;
- pastoossus;
- tugev südamelöök;
- tundlikkuse kaotus sõrmedes;
- unetus;
- krambid.
Kuid see kõik on perioodiline, haruldane, mitte väljendatud.
Selliste sümptomitega ei tasu õlgu kehitada. See nõuab elustiili muutmist, sest vastasel juhul viib see patoloogia progresseerumiseni.
Hüpertensiooni areng laiendab sümptomite loetelu, liituge:
- ataksia (liigutuste koordinatsiooni häired);
- nägemisteravuse langus;
- ebamugavustunne rinnus.
Lisaks väljendub sümptomatoloogia, mida näitavad mõjutatud sihtorganid.
Isegi paari sümptomi kombinatsioon on põhjus arsti külastamiseks, iseseisev, kontrollimatu ravimite tarbimine võib olukorda veelgi süvendada.
Tüsistused
Healoomulise hüpertensiooni või selle pahaloomulise vormi pikaajaline kulg põhjustab hüpertensiivset kriisi, bradükardiat, tüsistuste teket sihtorganite arterite kahjustuse tagajärjel: süda, neerud, aju, silmad.
Hüpertensiivne kriis
Lühiajaline vererõhu tõus (mitu tundi kuni mitu päeva), millele eelneb emotsionaalne või füüsiline ülekoormus, stress, hirm, atmosfäärirõhu kõikumine, mürgistus, joove, ravimid, alkohol. Taustaks on alati hüpertensioon, kuid hüpertensiivset kriisi võivad esile kutsuda:
- rasedate naiste toksikoos;
- neerupuudulikkus;
- ajukasvajad;
- renovaskulaarne hüpertensioon;
- erineva päritoluga nefriit;
- endokriinsüsteemi häired;
- vigastus.
Vererõhu tõusuga üle 200/120 kaasnevad:
- minestamiseelne seisund;
- migreen;
- kuuma tunne;
- tahhükardia;
- iiveldus;
- ebamugavustunne rinnus;
- nägemispuue.
Patsiendid on hirmunud, segaduses, loid või üleerutatud ning võivad minestada. Kriisi peetakse mõnikord südameinfarkti või insuldi, ägeda vasaku vatsakese puudulikkuse esilekutsujaks. Suure DBP ja SBP arvu taustal tekib entsefalopaatia. Veresoonte spasmid koos nende läbilaskvuse muutumisega kutsub esile ajuturse.
Oht seisneb võrkkesta eraldumise võimaluses, stenokardia äkilises arengus, südameastmas, kopsuturses, mis ohustab patsiendi elu.
Algstaadiumis läheb GB aga lihtsalt edasi, peatub kiiresti.
Bradükardia
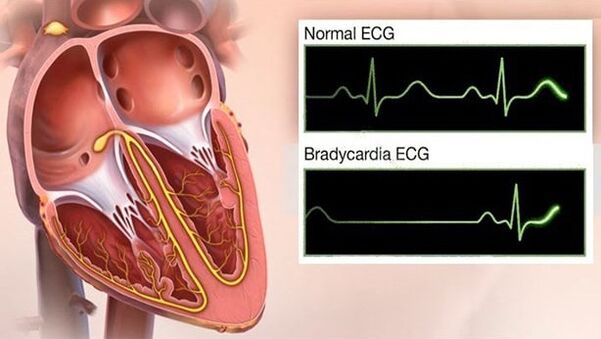
Pearinglus ja sünkoop GB-ga - annavad tunnistust bradükardia arengust - see on hüpertensiooni kulgemise ohtlik sümptom, kuna äärmisel juhul põhjustab see südame seiskumist. Lisaks võib bradükardia provotseerida:
- südamelihase kahjustus südamepuudulikkuse tekkega, koronaarne revaskularisatsioon;
- neerufunktsiooni kahjustus kroonilise neerupuudulikkuse tekkega;
- vaskulaarne entsefalopaatia, isheemiline insult;
- püsiv arteriaalne hüpertensioon;
- arterite kahjustus, nägemisnärvi turse.
Hüpotensiivne kriis (vererõhu langus alla 100/60) bradükardia taustal viib surmaga lõppeva kollapsini.
Sihtorgani kahjustus
Nende verevoolu ebastabiilsus põhjustab:
- IHD, stenokardia või puhkus, infarktieelne, AMI (äge müokardiinfarkt);
- pre-insult, isheemilise või hemorraagilise iseloomuga insult (äge tserebrovaskulaarne õnnetus);
- südame astma;
- aordi aneurüsmid;
- kopsuturse;
- CRF;
- ureemia;
- võrkkesta irdumine.
Teistest sagedamini kannatavad süda, veresooned, aju ja neerud.
| Sihtorgani nimi | Tüsistuste tekkemehhanism |
|---|---|
| Süda | Hüpertensioon põhjustab vasaku vatsakese hüpertroofia arengut, kuna süda peab suruma verd deformeerunud veresoontesse, mis nõuab täiendavat pingutust. Müokard pakseneb, tal ei ole enam piisavalt hapnikku ja toitaineid. Lihas on venitatud, süda väsinud. Väsinud süda ei saa täielikult lõõgastuda, hüpoksia tõttu tekib krooniline müokardi puudulikkus. Sageli lõpeb see olukord äkksurmaga. |
| Laevad | Kõrge rõhu all olevad arterid on veresoone seina lihaste kokkutõmbumise tõttu pidevalt kramplikud, see ei lase neil lõdvestuda, sidekoe toimel nihkub lihaskude, kogu veresoonkond on ümber kujundatud. Pöördumatud muutused põhjustavad nägemisfunktsiooni rikkumist, jäsemete ateroskleroosi, neeruhaigusi, entsefalopaatia. |
| Aju | Veresoonte spasm 25% -l põhjustab insulti. Aju verevarustuse puudumine on isheemilise insuldi (70% kõigist juhtudest), veresoonte läbilaskvuse muutustest - hemorraagilise insuldi (30%) põhjus. Kuid alatoitluse ja aju hapnikuga varustatuse kõige levinum tüsistus on entsefalopaatia, millega kaasnevad neuroloogilised sümptomid, mis põhjustavad dementsust. |
| neerud | Neerud on üks sihtorganeid, mis kannatavad GB. Patoloogiat saab ravida ainult varajase diagnoosimisega. Kuid haigus kulgeb alguses asümptomaatiliselt ja avastatakse kogemata albuminuuria profülaktilistel uuringutel. Kui hetk vahele jääb, ootab patsienti ees CRF koos ureemia ja surmaga. |
Diagnostika
Hüpertensiooni kahtlusega patsiendi uurimise eesmärk:
- kinnitada hüpertensiooni stabiilsust;
- välistada selle teisene olemus;
- tuvastada kahjustatud sihtorganid, määrata nende deformatsiooni aste, GB staadium, tüsistuste oht.
Selleks tuleb hoolikalt koguda anamnees, viia läbi füüsiline läbivaatus, selgitada välja riskitegurid ja vererõhu kõikumiste tase, kriiside ja kaasuvate haiguste esinemissagedus. Töökindluse tagatiseks on õige vererõhu mõõtmine. Algoritm on lihtne:
- rõhku mõõdetakse puhkeasendis, mugavas asendis (tunnis on välistatud kõik provotseerivad tegurid: kohv, energiajoogid, alkohol, nikotiin, ravimid, toksiinid, silma- või ninatilgad);
- mansett asetatakse õlale südamega samale tasemele, 2, 5 cm kõrgusele kubitaalsest lohust;
- esimene mõõtmine viiakse läbi mõlema käega, seejärel sellel, kus näitajad osutusid kõrgemaks, või (kui numbrid on võrdsed) mittetöötava käega;
- korduv mõõtmine mitte varem kui paar minutit pärast esimest (veresoonkonna toonuse taastamine);
- esimese ja korduva mõõtmise erinevusega võetakse tõeks keskmine väärtus.
Laboritsükkel sisaldab:
- UAC, OAM;
- vere biokeemia (glükoos, kreatiniin, kolesterool, triglütseriidid);
- Uriiniproovid.
Instrumentaalne uuring:
- EKG, EchoCG (südame ultraheli);
- oftalmoskoopia;
- Sihtorganite ultraheli;
- EEG;
- aortograafia;
- urograafia;
- Neerude ja neerupealiste CT-skaneerimine.
Ravi omadused
Arteriaalse hüpertensiooni ravi on suunatud rõhunäitajate normaliseerimisele ja siseorganite töö korrigeerimisele. Tüsistuste vältimiseks või minimeerimiseks on vaja kohe pärast patoloogia avastamist alustada ravi. Selleks kasutage ravimeid, mitteravimiravi.
Ravimid
Hüpertensiooniga patsientide ravi valimine sõltub mitmest reeglist:
- Madala või keskmise tüsistuste riskiga hüpertensioon hõlmab teatud antihüpertensiivsete ravimite rühma ühe ravimi määramist;
- kõrge või väga kõrge riskiga hüpertensiooni korral määratakse minimaalsetes annustes paar ravimit erinevatest rühmadest;
- kui madala või mõõduka tüsistuste riskiga ei saavutata vererõhu sihtväärtust (alla 140/90), suurendatakse määratud ravimi annust või asendatakse see mõne teise rühma ravimiga;
- kui kõrge või väga kõrge tüsistuste riskiga patsientidel ei saavutata vererõhu sihtväärtust, suurendada juba välja kirjutatud ravimite annust või lisada kolmandik teisest rühmast;
- kui rõhk langeb kiiresti, patsient tunneb ebamugavust, on vaja ravi katkestada kuni uue seisundiga kohanemiseni.
Optimaalseks sihtrõhuks loetakse olenevalt patsiendi vanusest 120/80 või 110/70 ühikut.
Sageli kasutatakse erinevate rühmade ravimite kombinatsioone ja tuleb keskenduda ainult arsti soovitustele, kuna on vastuvõetamatuid ravimite kombinatsioone.
Toitumisomadused
Hüpertensiooni ravi dieediga on suunatud patsiendi kehakaalu vähendamisele, kuna iga lisa 10 kg suurendab survet 10 ühiku võrra.
Selleks on soovitatav tarbida rohkem taimseid toiduaineid (juurviljad, puuviljad, teraviljad, kaunviljad), piimatooteid, välistada kolesterooli sisaldavad (rasvased) toidud, maiustused, küpsetised, piirata soolasisaldust (kui soola kasutatakse üle 5 g). iga päev, põhjustab see vedelikupeetust, veresoonte spasme).
On vaja arvutada õige joogirežiim (vähemalt 1, 5 liitrit vett päevas). Tuleb meeles pidada, et kaalulangus hoiab ära suhkurtõve, mis on hüpertensiooni võimas riskitegur.
harjutusravi
Doseeritud füüsiline aktiivsus on kõrge vererõhuga patsientidele ülimalt oluline. Nad vähendavad sümpaatilise närvisüsteemi toonust, vähendades adrenaliini, norepinefriini kontsentratsiooni, mis võivad veresoonte spasmi tekitada, suurendada tahhükardiat.

See on tasakaalustamatus südame väljundi jõu ja veresoonte resistentsuse vahel, mis tekitab patoloogia tekke riski. Füsioteraapia (võistluskõnd, ujumine, hingamisharjutused) parandab kudede hapnikuvarustust, ennetab tüsistusi, soodustab kaalulangust.
Ennetamine, prognoos
Esmase ennetuse eesmärk on vältida haiguse arengut. See kehtib hüpertensiooniriskiga patsientide kohta (rasvumine, diabeet, rasked suitsetajad) ja hüpertensiivsed patsiendid, kellel on piiripealne või esimese etapi patoloogia. Selleks vajate järgmist:
- suitsetamisest loobuda, kuna just nikotiin lühendab hüpertensiivse patsiendi eluiga 10-15 aasta võrra ja kahekordistab kardiovaskulaarsete tüsistuste riski;
- ratsionaalne, madala kalorsusega, aterogeenne, hüposoola dieet koos mee, kuivatatud puuviljade, tsitrusviljade, mereandide lisamisega, loomsete rasvade piiramine;
- riskitegurite välistamine;
- hüpodünaamia kõrvaldamine;
- antistress (füsioteraapia, lõõgastus, kerged rahustid);
- 8 tundi päevast und;
- alkoholist keeldumine.
Sekundaarne ennetus hõlmab esmast ennetamist eeldava elustiili järgimist, ravimeid ja regulaarset vererõhu jälgimist. Selle eesmärk on vältida sihtorganite kahjustuste teket.
Hüpertensioon on enamiku südame-veresoonkonna haiguste peamiseks riskiteguriks, millesse suremus moodustab 53, 1% kogu elanikkonna suremusest, mis on eriti oluline, kuna 25% hüpertensioonist on asümptomaatiline. Prognoosi peetakse soodsaks ainult patoloogia arengu esimestel etappidel, siin on 80% juhtudest võimalik haiguse arengut vältida.
GB 2-3 etappi põhjustab puude peamiselt noored mehed (kuni 50 aastat). Mitme riskiteguri kombinatsioon suurendab äkilist südameseiskust 50%. Patoloogia kompleksravi positiivsel mõjul on garantii 5 aastat.


























